Acne Juvenil
É um problema comum, que atinge cerca de 80% dos adolescentes. Ocorre devido a uma maior produção de sebo pelas glândulas sebáceas, o que causa cravos e espinhas em regiões como a face, o dorso e o peito. Tende a melhorar espontaneamente quando a pessoa chega à vida adulta, mas, se não tratada na fase de doença, as sequelas se instalam.
Causas
A acne pode ser primária ou secundária. Na primeira, a pessoa tem uma predisposição genética ao aparecimento das lesões. Na segunda, a acne é causada por algum fator mais específico, como problemas hormonais ou medicamentos.
Tratamento
O tratamento de acne depende do diagnóstico de sua causa, que vai envolver exames clínicos e laboratoriais, e o resultado pode variar de pessoa para pessoa. O tratamento pode ser feito com terapias tópicas e/ou sistêmica.
Acne Adulta
Quando a pele é muito oleosa, a acne tende a permanecer na vida adulta, embora menos intensa. Nas mulheres adultas que desenvolvem acne, alguns aspectos devem ser observados para que o tratamento seja adequado e eficaz.
Causas
Excesso de oleosidade
Existe uma tendência natural da pele ir ficando mais ressecada com o passar do tempo. No entanto, para algumas pessoas, às vezes, a pele oleosa persiste, e isso é acompanhado de poros dilatados e da presença de cravos e espinhas. Para esse grupo, existe uma maior atividade das glândulas sebáceas, o que justifica uma oleosidade mais intensa nestas áreas.
Hormonal
Quando as lesões de acne se localizam no terço inferior da face e pescoço, geralmente, trata-se de acne hormonal em mulheres. Neste caso, existe a participação de hormônios masculinos, que atuam diretamente na glândula sebácea e estimulam uma maior produção de sebo. É comum este tipo de acne estar associado a outros sinais característicos, como excesso de pelos, oleosidade intensa do couro cabeludo e queda de cabelo. O estresse também é causador de acne, estimulando as glândulas via sistema nervoso.
Tratamentos
Excesso de oleosidade
O dermatologista atua no sentido de minimizar e/ou eliminar o excesso de oleosidade e suas consequências. Medicações locais e sistêmicas, aliadas a peelings químicos, feitos no consultório, são as melhores alternativas para um tratamento que, em geral, dura entre quatro a seis meses.
Hormonal
Nas mulheres, antes de iniciar o tratamento, o médico deve solicitar uma avaliação hormonal, feita a partir de exames laboratoriais, e ultrassonografia ovariana. Esses exames irão detectar se a disfunção é de origem ovariana ou das glândulas suprarrenais, que produzem os hormônios masculinos. É frequente encontrar em testes laboratoriais, resultados normais, o que pode ser traduzido como uma “sensibilidade” aumentada aos próprios hormônios circulantes. Para solucionar o problema, costuma-se orientar uma terapia com medicamentos anti-hormônios masculinos, além de medicações locais esfoliantes e renovadoras da pele.
Câncer de pele
O câncer de pele é uma das doenças que mais preocupam os médicos na atualidade devido a sua incidência, cada vez mais numerosa. No Brasil, segundo a Sociedade Brasileira de Dermatologia, o câncer de pele é o mais frequente tumor maligno. Responde por 30% do total de diagnósticos malignos da doença no país, sendo registrados cerca de 165 mil novos casos todos os anos pelo Inca (Instituto Nacional do Câncer). A valorização estética do corpo bronzeado, a partir da década de 60, foi fator determinante para o aumento. A radiação solar provoca menor resposta imunológica da pele que, por sua vez, fica mais vulnerável ao aparecimento do câncer. Os tipos mais comuns e também os que registram mortalidade mais baixa são os carcinomas basocelulares (75% dos cânceres de pele) e os espinocelulares. O melanoma é, felizmente, mais raro, com incidência de 3%, porém, mais agressivo e mais letal.
Tipos
Entre os vários tipos de tumores de pele, os carcinomas representam a esmagadora maioria das ocorrências, enquanto o câncer de pele mais terrível, o melanoma, responde por cerca de 3%. Atualmente, a maioria dos tipos de câncer pode ser tratada e curada quando diagnosticada precocemente.
Carcinoma basocelular (CBC)
Tem baixa malignidade. De evolução lenta, ele está relacionado à exposição solar e pode levar meses ou anos para se transformar em um nódulo que pode sangrar. Felizmente, dificilmente causa metástase (migração das células cancerosas para outras partes do corpo), mas seu crescimento destrói tecidos ao seu redor. A migração para outro órgão ocorre por contiguidade, ou seja, quando a lesão já existe há anos e não foi tratada. O tumor se expande e acaba atingindo os tecidos próximos. Ele aparece principalmente no terço superior do tronco (que inclui ombros orelhas, face e orla do couro cabeludo) na forma de uma bolinha ou mancha vermelha ou rosada que não cicatriza, cresce e pode sangrar. Mais comum nas pessoas claras que expõem se ou expuseram se com frequência ao sol.
Carcinoma espinocelular (CEC)
O carcinoma espinocelular pode aparecer em qualquer parte do corpo, mas é mais comum em áreas expostas à radiação solar, que apresenta sinais de dano causado pelo sol. Chamamos de ceratose solar a mancha áspera que surge pela fotoexposição repetida. Essa exposição, porém, não é sua única causa: alguns casos estão associados a feridas crônicas (traumas constantes na pele/inflamação) e cicatrizes, por exemplo, em que a área perdeu os melanócitos e, portanto, sua proteção natural. Começa em geral com uma lesão avermelhada, espessa e descamativa, que não cicatriza e pode sangrar, e é mais comum no sexo masculino. Além disso, pode causar metástase, isto é, ir para outros órgãos. Dentro dos carcinomas espinocelulares, há a doença de Bowen, um tipo específico e considerado um estágio prematuro do CEC. Aparece como uma mancha marrom e/ou vermelha e pode até ser confundida com psoríase ou eczema. O HPV, ou papilomavírus humano, é uma das formas como a doença afeta os genitais.
Melanoma
O melanoma é o tipo menos frequente de câncer de pele, porém, o que tem o pior prognóstico e o mais alto índice de mortalidade. Em geral, tem a aparência de uma pinta ou de um sinal na pele, em tons acastanhados ou enegrecidos, que pode mudar de cor, de formato ou de tamanho, e também causar sangramento. É fundamental estar atento ao próprio corpo e procurar imediatamente um dermatologista caso detecte qualquer lesão suspeita. Essas lesões aparecem em geral em áreas expostas ao sol e são mais comuns nas pernas (nas mulheres), nos troncos (homens) e pescoço e rosto (ambos os sexos), mas podem surgir em áreas de difícil visualização pelo paciente. Além disso, um sinal considerado “normal” para um leigo, pode ser suspeito para um médico. Quem tem mais risco de desenvolver a doença são as pessoas de pele clara, mas o melanoma também pode aparecer em negros. Caso haja na sua família algum caso de melanoma é preciso cuidado redobrado, pois a chance de desenvolvê-lo é quatro vezes maior do que a população geral. A hereditariedade tem papel central no desenvolvimento do melanoma, e familiares de pacientes diagnosticados com a doença devem se submeter a exames preventivos regularmente. O risco aumenta quando há casos registrados em familiares de primeiro grau. Outro número: a chance de desenvolver melanoma a partir de uma lesão existente é de 30% na população em geral; 70% são lesões novas que surgiram espontaneamente.
Sintomas
Somente um dermatologista qualificado pode fazer o diagnóstico preciso do câncer de pele. Na clínica, realizamos dermatoscopia no momento da consulta médica, o que já possibilita decidir na hora se a lesão merece ou não observação ou remoção. Quando o paciente apresenta múltiplos sinais de diferentes características, solicitamos a dermatoscopia digital. Porém, é de fundamental importância conhecer a própria pele e saber identificar uma lesão suspeita.
Fique atento a:
- Lesões elevadas e brilhantes, translúcidas, avermelhadas, castanhas, róseas ou multicoloridas, com crosta central e que sangram facilmente;
- Pintas escuras que mudam de cor e textura, tornam-se irregulares nas bordas e aumentam
- Manchas ou feridas que não cicatrizam e crescem, com coceira, crostas, erosões ou sangramento.
Além disso, aprender a regra do ABCDE, que ajuda a reconhecer o câncer de pele, é outra arma na prevenção:
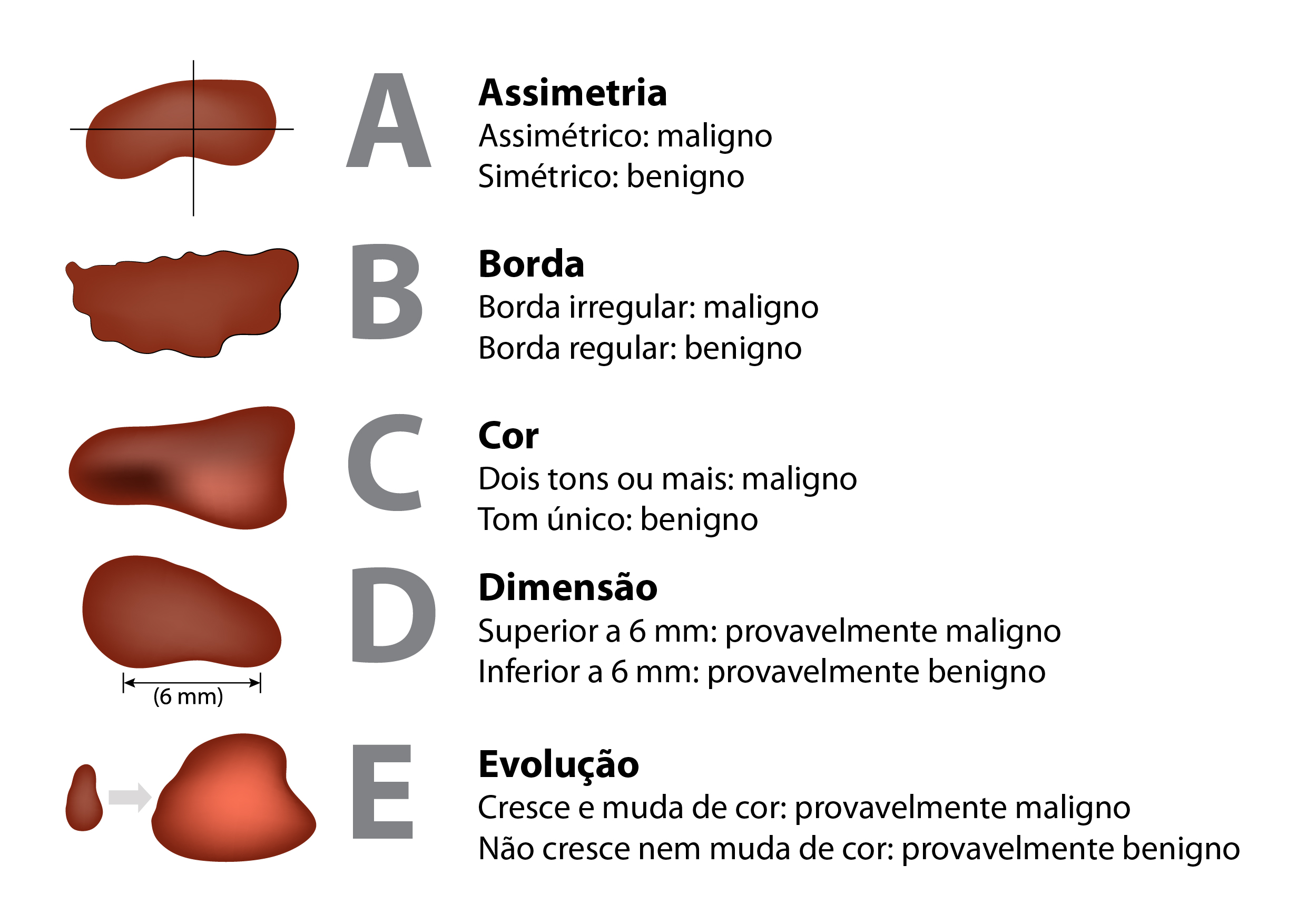
Mas lembre-se: essa regra NÃO vale para acompanhamento em casa!
Tratamento
A cirurgia micrográfica de Mohs é considerada a técnica mais precisa e eficaz para o tratamento dos mais frequentes cânceres de pele, incluindo os de localização difícil (canto do nariz, dorso basal, perto do lábio ou dos olhos), tumores reincidentes etc. Neste tipo de cirurgia, ao remover o tumor, no mesmo momento, o fragmento é examinado ao microscópio em 360 graus, ou seja, toda a sua volta é analisada, garantindo mínima remoção, máximo de eficiência e consequente bom resultado estético. Em geral, o percentual de eficácia chega aos 98%. Na clínica, a cirurgia é performada pela a dra Letícia Bueno, médica graduada pela Unicamp e especializada em cirurgia micrográfica de Mohs pelo departamento de dermatologia da Escola Paulista de Medicina.
É fundamental lembrar que nenhum tratamento de câncer de pele é igual para todos. O médico deve analisar caso a caso e eleger qual o melhor protocolo para o paciente em questão.
Prevenção
Se proteger do sol ainda é a melhor prevenção ao câncer de pele. Veja a seguir quem está mais propenso a desenvolver a doença e como fazer a proteção solar correta.
Quem tem maior risco de desenvolver câncer de pele:
- Pessoas de pele clara (sempre se queimam, nunca se bronzeiam)
- Pessoas com pintas e sinais no corpo
- Pessoas que têm na família casos de câncer de pele
- Indivíduos que se expõem por tempo prolongado ao sol. A radiação tem efeito cumulativo ao longo da vida
Proteção solar
- Evite a exposição solar direta e fique na sombra entre 10h e 16h
- Use protetores físicos além dos filtros solares, como chapéus e camisetas, óculos escuros
- Escolha filtros solares de amplo espectro (UVA e UVB), FPS 30 (no mínimo), resistentes à água e hipoalergênicos
- Use o filtro solar diariamente nas áreas expostas, mesmo em dias nublados, e reaplique a cada duas horas ou se suar muito ou entrar na água
- Preste atenção às quantidades: use pelo menos uma colher de chá rasa para o rosto e três colheres de sopa para o corpo
Celulite
A lipodistrofia ginoide é o que conhecemos como celulite, problema que acomete cerca de 95% das mulheres adultas. A celulite é causada pelo acúmulo de gordura sob a pele e se caracteriza pelo aspecto ondulado, com efeito chamado “casca de laranja”. É mais comum nas pernas e nádegas, podendo também aparecer nas mamas, barriga e braços. Apesar de não ser considerada doença, a celulite dificulta a oxigenação correta das células, causando inflamação. Os sintomas mais conhecidos são cansaço nas pernas e retenção de líquido, podendo se transformar em fibrose. Entre os fatores que podem piorar a celulite estão a predisposição genética e o uso de anticoncepcionais e consumo de álcool e cigarro.
Tratamento
Há hoje diversas tecnologias disponíveis para tratar a celulite, que podem ser usadas sozinhas ou combinadas. Produtos tópicos podem ser coadjuvantes no tratamento. Tratar da celulite também requer cuidado constante com atividades físicas e alimentação balanceada. Só assim o tratamento dermatológico terá bons resultados. Não há cura para a celulite, pois não é uma doença, porém, é possível melhorar sua aparência.
- Tratamento combinado de pressão negativa, infravermelho e radiofrequência (link para a explicação dentro de corporal)
- Radiofrequência de alta potência (link para a explicação dentro de corporal)
- Terapia de ondas acústicas (link para a explicação dentro de corporal)
- Drenagem linfática (link para a explicação dentro de corporal)
- Endermoterapia vibratória (link para a explicação dentro de corporal)
- Ultrassom micro e macro focado (link para a explicação dentro de corporal)
- Bioestimuladores (link para a explicação dentro de corporal)
Dermatite
Em um espectro geral, é possível considerar dermatites inflamações da pele, que geram vermelhidão, coceira e bolhas. No entanto, há vários tipos. Veja os mais comuns:
Dermatite atópica
Caracterizada por eczema atópico, é uma doença genética e crônica, com períodos de melhora e piora. Aparece com mais frequência nas dobras dos braços e na parte de trás dos joelhos e não é contagiosa. O principal sintoma da doença é a pele muito seca, com prurido que pode levar a ferimentos. Também podem aparecer alterações na cor, vermelhidão ou inflamação da pele.
Caracterizada por eczema atópico, é uma doença genética e crônica, com períodos de melhora e piora. Aparece com mais frequência nas dobras dos braços e na parte de trás dos joelhos e não é contagiosa. O principal sintoma da doença é a pele muito seca, com prurido que pode levar a ferimentos pela coçadura. A pele fica vermelha e descamativa, pois quanto mais coça, mais se quer coçar. O eczema também pode surgir como manchas brancas. Isso não é micose, e só o dermatologista poderá fazer o diagnóstico.
Agravantes
São considerados coadjuvantes para piorar o quadro: roupas sintéticas (prefira algodão ou linho), baixa umidade do ar, frio intenso, além de estresse e certos alimentos.
Tratamento
O tratamento da dermatite atópica inclui o uso de emolientes locais, que mantêm a pele hidratada e aliviam o eczema. Dependendo do caso, também é possível usar cremes ou pomadas com corticoides, imunomoduladores ou antialérgicos e probióticos por via oral. Banhos quentes devem ser evitados.
Dermatite de contato
A dermatite ou eczema de contato é uma reação inflamatória na pele decorrente da exposição a um agente que pode causa irritação ou alergia. Os sintomas dependem da causa, mas podem incluir coceira intensa, ardor e até vesículas (pequenas bolhas). São dois os tipos. A dermatite de contato por irritante primário, quando a pessoa usa um produto pela primeira vez e descobre que é alérgica. A intensidade da reação é variável, podendo ser desde um vermelhão até a formação de vesículas. No geral, a reação é suave, e a pessoa logo descobre e para com o produto. Já a dermatite de contato alérgica surge após várias exposições à mesma substância, como plantas, cosméticos, medicamentos, perfumes, tinta de cabelo etc. A pessoa usa um perfume durante anos e, certo dia, torna-se alérgica. Além disso, as lesões pode alcançar outros lugares que não o do contato inicial.
Tratamento
O tratamento depende da causa, da extensão e da gravidade do problema, mas pode incluir medicamentos tópicos, com emolientes e corticosteroides, e até antialérgicos via oral. É imprescindível a avaliação de um dermatologista para saber o tratamento correto.
Dermatite seborreica
Inflamação na pele que causa principalmente descamação e vermelhidão em algumas áreas onde há maior produção de sebo, como face, sobrancelhas, cantos de nariz, couro cabeludo, orelhas, costas e peito. Os sintomas variam desde oleosidade da pele e do cabelo até vermelhidão e descamação. A doença não é contagiosa. Em recém-nascidos, a dermatite seborreica é uma condição comum e temporária, conhecida como crosta láctea.
Causas
As causas não são completamente conhecidas. A dermatite pode ser genética ou desencadeada por fatores externos como alimentos, estresse e umidade relativa do ar e frio.
Tratamento
Antes de iniciar qualquer tratamento, o médico faz uma análise das possíveis causas do problema, por meio de uma consulta que aborda todo o histórico do quadro e exame clínico. O tratamento pode incluir xampus e cremes específicos, além do uso de probióticos por via oral. A administração do estresse e a melhor maneira de minimizar o problema dentro da rotina do indivíduo são também consideradas.
Eczema
O eczema é uma dermatose com vários tipos de lesão. No eczema agudo, a doença aparece na forma de marcas avermelhadas com pequenas bolhas que estouram (versão subaguda). Na fase crônica, a secreção seca e leva à formação de crostas, com espessamento da pele. O mesmo paciente não precisa apresentar todas as fases da doença para ser diagnosticado com eczema, e o tratamento é realizado de acordo com o tipo de eczema.
Seis doenças podem se manifestar como eczema:
- Eczema atópico ou dermatite atópica: aparece em áreas específicas do corpo como coceira e vermelhidão. É crônico e pode estar associado à asma e à rinite.
- Eczema de contato ou dermatite de contato: surge após o contato de material alergênico.
- Eczema por droga ingerida ou farmacodermia eczematosa: ocorre como alergia por ingestão de medicamento
- Eczema numular: placas simétricas, distribuídas pelo corpo.
- Eczema de estase: localizado em pernas, simétrico e associado a varizes de membros inferiores.
- Eczema disidrósico ou disidrose: pequenas bolhas que surgem nas mãos e nos pés.
Envelhecimento
Conforme os anos passam, nossas células passam por um processo de redução, isso afeta também músculos, ossos, gordura e ligamentos. É por isso que começamos a apresentar sinais que evidenciam a idade, como as rugas e a flacidez na face. Enquanto um rosto jovem tem os contornos bem definidos e volumes precisos, o mais velho mostra a perda dessa suavidade. É aí que entram os procedimentos estéticos. Quando feitos de maneira correta, por profissionais qualificados, eles ajudam e muito na manutenção da jovialidade.
É possível notar dois tipos de envelhecimento, que variam de acordo com o estilo de vida de cada pessoa e refletem a idade biológica, o que nem sempre corresponde à idade cronológica de cada indivíduo. O primeiro deles é o envelhecimento intrínseco, ou natural. O segundo é o extrínseco, cuja principal característica é o fotoenvelhecimento.
O envelhecimento intrínseco é decorrente do desgaste natural do organismo sem a interferência de agentes externos. Já o envelhecimento extrínseco é caracterizado pelo efeito da radiação solar sobre a pele durante toda a vida e também de outros hábitos negativos, como o sol, a má alimentação e o cigarro.
O protocolo para tratar o envelhecimento é muito particular e deve levar em consideração as necessidades individuais de cada paciente para que o resultado seja o mais natural possível. Assim, o dermatologista pode lançar mão de diversos protocolos que incluem, mas não se limitam, ao uso de cremes e géis tópicos e a realização de procedimentos estéticos, como lasers e peelings, bioestimuladores, preenchimentos, tudo para resgatar a jovialidade dentro da faixa etária do indivíduo.
Proporções faciais
Leonardo da Vinci e Michelângelo, no século 15, já usavam o que chamamos de proporções áureas para seus trabalhos. É uma medida considerada divina, onde uma metade não é idêntica à outra. Partindo deste princípio, os médicos que cuidam da saúde enquanto beleza estudaram muito esse conceito relacionado aos preenchedores e à toxina botulínica.
Os plásticos já usavam esse princípio para fazer cirurgias e agora podemos resgatar essas proporções e/ou adquiri-las de forma minimamente invasiva, com um protocolo que leve o rosto o mais próximo possível das medidas áureas.
A regra se aplica a todas as faixas etárias, mas é preciso fugir de modismos. Cada pessoa é única e deve ser tratada respeitando suas medidas, valores e objetivos.
Estrias
As estrias ocorrem pela distensão da nossa pele, que tem um limite de elasticidade. Quando a pele não suporta estirar tanto, acaba esgarçando e provoca um rompimento das fibras de colágeno e de elastina (que sustentam a pele) da região afetada. Na mulher, elas aparecem mais frequentemente nos quadris, nas mamas, nas parte externa da coxa e no bumbum. Nos homens, surgem em geral no dorso, na altura da região lombar.
É muito fácil reconhecer a pele com estrias, mesmo que finas. A cor e textura ficam diferentes do resto do corpo. Quando está instalada há algum tempo, o local fica mais claro e com espessura mais fina do que a pele saudável. Quando o processo está muito no início, entretanto, a estria é avermelhada e se assemelha a um vergão. Quando observar uma estria assim, já sabe: internamente, está ocorrendo um processo de cicatrização semelhante ao que ocorre quando nos machucamos. O sistema de defesa do nosso organismo está enviando maior fluxo de sangue para o local.
Causas
Entre as causas do problema, a principal é o grau de elasticidade da pele. Epidermes menos elásticas tendem a ter mais estrias. Mas, isso não explica todo o fenômeno. Crescer muito rápido, aumento do volume das mamas num pequeno período ou ainda engordar são causas frequentes que colaboram com seu surgimento num curto espaço de tempo. Exercícios físicos que levam ao aumento da massa muscular também podem originar estrias.
Tratamentos
Antes de tudo é preciso uma boa avaliação médica para afastar uma possível causa hormonal. O uso de substâncias que renovam o colágeno aplicadas no local, associadas a peelings químicos ou lasers não ablativos, podem configurar ótimas opções de tratamento. Vale lembrar que existem variações em relação à extensão da área acometida, locais de surgimento e tipo de pele. Assim, é importante uma avaliação individualizada. Para prevenir, mantenha uma dieta equilibrada e o peso controlado, sempre praticando exercícios físicos. A aplicação diária de cremes hidratantes também ajuda. Assim, a pele fica hidratada, evitando que o tecido se rompa.
Foliculite
À infecção de pele de que começa nos folículos pilosos é dado o nome de foliculite. Ela é em geral causada por bactérias e fungos, mas também pode ter sua origem associada a vírus e inflamação de pelos encravados.
Normalmente, a foliculite aparece como uma pequena pústula de ponta branca em torno do folículo. Em geral, é superficial, mas em casos mais graves pode coçar, doer e até evoluir para um furúnculo ou abscesso. Caso a inflamação não se cure sozinha, procure um dermatologista para saber qual é o tratamento adequado para minimizar efeitos colaterais como perda do pelo cicatrizes.
Herpes Simples
A herpes simples é uma infecção causada pelo vírus Herpes virus hominis tipo 1. Existem duas variações. O herpes tipo 1 acomete face e tronco. O tipo 2 está relacionado a infecções na área genital e é transmitido sexualmente.
Muitas vezes o primeiro contato com o vírus do herpes ocorre na infância. Na ocasião, ele se aloja em um gânglio cervical e fica latente. Vários fatores podem reativá-lo, tais como: exposição solar intensa, infecções e febre, cansaço físico e mental e demais condições que diminuam a resistência do organismo. Se tiver predisposição ao herpes labial, sempre que tomar sol, aplique protetor solar labial.
Sintomas
Surgem pequenas bolhas, mais frequentemente nos lábios e genitais. A pele do local fica avermelhada e sensível. Nesta fase, o herpes é contagioso e demora em torno de dez dias para desaparecer.
Tratamento
O medicamento indicado pelo médico vai variar de acordo com a intensidade do quadro. Pode ser utilizada medicação antiviral, via oral ou tópica. Durante o tratamento, não beije (boca) ou tenha relações sexuais (genital) até que as feridas fechem. Se o problema aparecer com frequência, é possível solicitar ao médico um tratamento específico para espaçar as crises.
Hiperidrose
A hiperidrose se caracteriza como a produção de suor excessivo, no corpo todo ou em áreas localizadas, como axilas, mãos, pés e rosto. Na hiperidrose primária focal, que aparece na infância ou adolescência, o suor não aparece quando a pessoa está em repouso. Já na hiperidrose secundária generalizada, o indivíduo sua em todas as áreas e também durante o sono. É causada por uma condição médica ou pelo efeito colateral de uma medicação.
Atualmente há tratamentos a disposição para melhorar o problema. Eles incluem antitranspirantes, medicamentos e aplicação de toxina botulínica, que bloqueia a sudorese temporariamente.
Melasma
O melasma se caracteriza pela aparição de manchas escuras na pele, principalmente no rosto. Seu aparecimento pode estar ligado ao uso de anticoncepcionais, à gravidez e à exposição solar, mas não há causa definida.
O tratamento do melasma inclui medicamentos tópicos, peelings, aplicação de lasers e luz pulsada, sempre acompanhado de fotoproteção potente, que também previne o problema.
- Cremes: os mais usados são à base de hidroquinona, ácido glicólico, ácido retinoico e ácido azeláico
- Peelings: o dermatologista indica peelings superficiais ou mais profundos de acordo com o diagnóstico. Eles clareiam a pele de forma gradual e agem mais rápido do que os medicamentos tópicos
- Laser e luz pulsada: a tecnologia atual tem protocolos que, quando aplicados por um profissional qualificado, tratam do problema sem gerar mais pigmentação.
Molusco contagioso
Infecção viral contagiosa pelo poxvírus (parente da varíola), o molusco é comum em crianças. Caracteriza-se por pápulas pequenas na cor da pele, com uma depressão central. Pode ser confundido com a verruga vulgar. O contágio é geralmente por contato direto e pode acometer mais facilmente pessoas com sistema imunológico enfraquecido e crianças com pele seca e alérgicas. O tratamento vai depender de uma análise imunológica e clínica. Ele inclui extração manual com profissional habilitado ou remoção cirúrgica por raspagem, curetagem, congelamento ou eletrólise.
Olheiras
As olheiras são resultado de dois fatores que agem conjuntamente. A ação da melanina (pigmento que dá cor à pele) somada à microcirculação local é o que causa o escurecimento da região. Como a pele abaixo dos olhos é muito fina, o conjunto de vasinhos acaba se evidenciando. As olheiras são mais frequentes em pessoas de pele morena que fabrica maior quantidade de melanina. A formação óssea local e a perda de colágeno também podem ajudar a evidenciar as olheiras.
Tratamento
Dependendo do tipo da olheira, ela pode ser tratada e quase que totalmente eliminada. Uma ótima opção terapêutica é a utilização do laser de luz pulsada de alta energia, que não remove o tecido nem prejudica a pele da região, agindo somente sobre o pigmento. Sua ação também estimula a derme a formar novo colágeno.
Outra opção é o tratamento com cremes ou medicamentos de uso local com substâncias calmantes e clareadoras, que podem ajudar a amenizar o problema.
Em casa, compressas geladas de camomila funcionam como medida paliativa, assim como o corretivo, usado para disfarçar as olheiras.
Pelos
Se a quantidade de pelos é excessiva e/ou eles encravam muito, principalmente na região da virilha e nas axilas, a depilação definitiva com o laser de diodo é a melhor opção.
A tecnologia é indicada para todos os tipos de pele, das brancas às negras e bronzeadas. Ou seja: quando comparado a outros tipos de laser para depilação, o laser de diodo é o único capaz de tratar todos os tons de pele. É aplicado com pulso de alta intensidade, sendo absorvido pela melanina (o pigmento que determina a coloração) do pelo, localizada nos folículos pilosos e na haste.
O laser emite um pulso capaz de vaporizar e destruir o folículo piloso. Com isso, tem grande eficácia até mesmo na remoção de fios espessos, em peles escuras. O processo, por consequência, destrói ou impede, de modo significativo, o crescimento do pelo. Outra vantagem do equipamento é que graças ao sistema de ponteira gelada, a pele fica isolada e protegida. Com isso, não deixa marcas nem cicatrizes.
O laser elimina, principalmente, os pelos que estão na sua fase ativa de crescimento. Por isso, podem ser necessárias outras aplicações para concluir a depilação definitiva. Cada sessão de depilação pode durar de alguns minutos a uma hora ou mais. Para a remoção total dos pelos recomenda-se de 3 a 4 sessões.
Para o caso de pelos brancos, que não têm melanina, é recomendada a eletrólise pontual.
Psoríase
A psoríase é uma doença relativamente comum, crônica, cíclica e não contagiosa. Acredita-se que sua causa esteja relacionada à ao sistema imunológico e à liberação de substâncias inflamatórias pelos linfócitos. Em resposta a isso, a pele passa a produzir mais células e o organismo não consegue eliminar células mortas com eficiência. O resultado disso é a formação de manchas espessas e escamosas. Alguns fatores também podem aumentar o risco de a pessoa desenvolver psoríase, como histórico familiar, estresse, obesidade, tempo frio, consumo de bebidas alcoólicas e tabagismo.
Sintomas
Entre os sintomas estão manchas vermelhas com escamas secas esbranquiçadas; pequenas manchas brancas ou escuras residuais pós lesões; pele ressecada e rachada; coceira, eventual sangramento, queimação e dor; unhas grossas e sulcadas; e inchaço e rigidez nas articulações.
Tipos
- Psoríase em placas ou vulgar: a mais comum, forma placas secas, avermelhadas com escamas esbranquiçadas
- Psoríase ungueal: afeta as unhas das mãos e dos pés
- Psoríase do couro cabeludo: semelhante à caspa. Surgem áreas avermelhadas com escamas espessas branco-prateadas, principalmente após coçar
- Psoríase gutata: acomete crianças e jovens, com pequenas feridas, em forma de gota no tronco, nos braços, nas pernas e no couro cabeludo
- Psoríase invertida: atinge principalmente áreas úmidas, como axilas, virilhas, embaixo dos seios e ao redor dos genitais
- Psoríase pustulosa: de desenvolvimento rápido, tem bolhas de pus que secam dentro de um dia ou dois, mas podem reaparecer durante dias ou semanas
- Psoríase eritodérmica: tipo menos comum, acomete todo o corpo e pode ser desencadeada por queimaduras graves ou infecções, por exemplo
- Psoríase artropática: além da inflamação na pele causa dores nas articulações
Tratamento
Os tratamentos são diferentes para cada tipo de psoríase e muito individualizados. As opções terapêuticas incluem hidratação, medicamentos tópicos e exposição controlada ao sol. A ledterapia pode ser usada também, assim como algumas medicações orais.
Queloide
O queloide é um excesso de tecido cutâneo que surge no local de um trauma ou sobre uma cicatriz cirúrgica, marca de vacina, acne etc. Pode surgir na região das costas, do peito, no lóbulo da orelha, entre outras, e são inicialmente lesões rosadas e moles, tornando-se esbranquiçadas e duras posteriormente. O queloide não regride espontaneamente e há uma predisposição individual para o seu aparecimento, sendo negros e mestiços mais propensos.
Tratamento
- Infiltração com cortisona, que usa o ativo como anti-inflamatório
- Criocirurgia, que congela o queloide, possibilitando sua redução. O efeito colateral é o possível aparecimento de manchas no local
- Laser, que é utilizado para reduzir a vermelhidão da lesão. Quando associado à infiltração permite bom resultado cosmético
Rejuvenescimento íntimo
O tema do rejuvenescimento íntimo tem merecido cada vez mais destaque em congressos e palestras das academias e associações médicas. Em um esforço conjunto de dermatologistas, ginecologistas e cirurgiões plásticos é possível tratar cada vez mais problemas comuns ao trato vaginal de forma consistente, relativamente simples e com poucas contraindicações.
O Laser Co2 fracionado tem se mostrado altamente eficaz para tratar uma série de problemas vaginais em vários estudos sobre o assunto. O procedimento é rápido e indolor, com aplicação feita em consultório. O laser aumenta a temperatura intravaginal, estimulando o tecido a produzi colágeno e melhorando a musculatura local. Além disso, aumenta a lubrificação e o espessamento da mucosa. Problemas de incontinência urinária relacionados à perda de estrógeno podem ser tratados com laser, que estimula a contração muscular.
O laser, além de promover uma melhora da saúde vaginal, pode tratar os seguintes sintomas:
- Incontinência urinária
- Dor durante o sexo
- Tumores benignos e malignos
- Lesões endometriais
- Discromia
- Atrofia vaginal
- Ressecamento vaginal
Rosácea
A rosácea é uma condição que afeta principalmente mulheres e causa vermelhidão e sensibilidade no centro da face, em geral, em peles mais secas. O problema costuma piorar com a ingestão de bebidas alcoólicas, chá, café, estresse emocional, alteração de temperatura ambiente, entre outros. A doença não tem cura, mas há diversos tratamentos que podem controlar o problema. O dermatologista poderá criar o protocolo individualizado para cada caso. As opções terapêuticas incluem proteção solar, uso de sabonetes adequados e antimicrobianos tópicos. Luz pulsada, 1064 micropulsado e peelings podem ser usados após avaliação do caso e grau de comprometimento.
Cuidados diários
- Lave o rosto duas vezes ao dia, gentilmente, usando produtos específicos para rosácea, água morna e apenas as pontas dos dedos
- Hidrate a pele todos os dias
- Use filtro solar durante todo o ano. O sol pode piorar a rosácea, mas é importante escolher um produto que não agrida a pela
- Escolha produtos próprios para a sua condição. Em geral, quem tem rosácea deve evitar cosméticos que contenham álcool, cânfora, fragrâncias, ácido glicólico, ácido láctico, mentol, lauril sulfato de sódio e ureia
- Evite tomar bebidas alcoólicas
- Teste todo e qualquer produto antes de usar
- Seja gentil com sua pele, evitando esfregar o rosto, esfoliar ou mesmo secar com muito vigor
Vasinhos
Atualmente é possível eliminar pequenos vasos da face e também os hemangiomas sem injeções ou cirurgia. O tratamento mais moderno é não invasivo e utiliza luz pulsada de alta energia.
É o chamado laser não ablativo, que atua por meio de um cristal que, em contato com a pele, destrói seletivamente os vasos sanguíneos. O laser não ablativo é indicado para remover sinais vasculares de nascimento, como manchas vinho do porto, além de rosácea e hemangiomas. Todos são vermelhos, rosa ou de tonificações variadas dentro da cor vermelha e tem origem congênita.
Esses sinais se desenvolvem com a idade ou como resultado de acidentes ou medicações. Sua aplicação envolve pulsos de luz, semelhantes ao disparo do flash de uma câmera fotográfica. O paciente sente calor no local, sendo necessário, em alguns casos, um creme anestésico.
Ocorre um clareamento geralmente após o segundo ou terceiro tratamento, mas o número de sessões necessárias varia caso a caso. A sessão dura de 15 a 20 minutos e, após seu término, a área pode ficar um pouco avermelhada. Pode ainda surgir um inchaço local. Essas reações desaparecem depois de alguns dias.
Para se submeter ao tratamento, o paciente não pode estar bronzeado, nem tomando medicamentos que interajam com a luz. Por isso, na fase de tratamento é importante evitar exposição solar e sempre aplicar um fotoprotetor solar antes de sair de casa.
Verrugas virais
São crescimentos benignos causados pela infecção viral da camada mais superficial da pele ou das membranas mucosas. Os vírus causadores de verrugas pertencem à família chamada papilomavírus humano (HPV). O aspecto da verruga varia conforme o local em que o problema aparece. As verrugas são usualmente cor da pele e ásperas ao toque, mas podem também ser escuras, planas e macias.
São vários os tipos de verrugas:
- Vulgares: nascem em volta das unhas, dedos e dorso das mãos
- Plantares: surgem normalmente na sola dos pés
- Planas: menores e mais macias que as demais, crescem em grande número (de 20 a 100 de uma vez)
- Genitais: também conhecidas como condilomas, tornaram-se problema de saúde pública para a população mundial. Tendem a ser pequenas e planas, mas também podem ser exuberantes. Podem ocorrer na vagina, genitália, colo do útero e ao redor do ânus. Pode haver relação entre verruga genital e câncer na mesma área acometida. É importante usar preservativo para prevenir a transmissão.
Transmissão
Acontece diretamente de pessoa para pessoa, mas pode haver também transmissão indireta. A partir do contágio até o desenvolvimento da verruga, quando ela pode ser observada a olho nu, decorrem alguns meses. As verrugas genitais são mais contagiosas do que os outros tipos. Existem pessoas mais propensas do que outras, sobretudo se a pele for sujeita a traumas recorrentes, como roer unhas e ferimentos em cutículas.
Tratamento
Nas crianças, em geral, desaparecem espontaneamente, sem necessidade de tratamento. Nos adultos, não somem tão facilmente. Como existe relação entre verrugas genitais e câncer, os adultos precisam se submeter a tratamentos rigorosos. Para curá-las podem ser usadas loções tópicas, à base de ácido salicílico, além de aplicações de lasers, crioterapia (congelamento, feito em consultório), eletrocirurgia (queima com bisturi elétrico) e injeções de substâncias, entre outras.
Vitiligo
O vitiligo se caracteriza pela despigmentação de uma ou mais áreas da pele. Não se sabe qual é a causa, mas doenças autoimunes podem estar ligadas ao problema. Não existe cura para fenômeno, que não é contagioso nem causa prejuízos à saúde.
No tratamento da doença, o dermatologista age para estabilizar o quadro de lesões e repigmentar a pele. Atualmente, é possível usar para esses fins alguns medicamentos orais bem como fototerapia e laser. Tenha cuidado com propagandas de medicamentos ditos milagrosos e procure um médico antes de começar qualquer tratamento.
